La encefalopatía hepática se desarrolla lentamente, las únicas manifestaciones durante varios días o semanas pueden ser confusiones, somnolencia y temblor. Las causas de estos síntomas pueden ser muchas enfermedades. Cómo reconocer la enfermedad? Saber más!
Contenido
¿Qué es la encefalopatía hepática?
El estado caracterizado por el término «Encefalopatía hepática» (PE), incluye un espectro de trastornos neuropsiquiátricos, desarrollándose con insuficiencia hepática y / o cirrosis.
¿Cuáles son las causas de la encefalopatía hepática?
 Las principales razones que conducen al desarrollo de la encefalopatía hepática son enfermedades hepáticas: insuficiencia hepática aguda (opon) y cirrosis hepática. La encefalopatía hepática causada por OPN, se caracteriza por una alta mortalidad: alrededor del 80% de los pacientes mueren sin transferencias de hígado. Sin embargo, aquellos que han recuperado el pronóstico son favorables (no hay signos de enfermedad hepática crónica y encefalopatía hepática). Con la cirrosis, la encefalopatía hepática es la complicación más grave y desfavorable. En ausencia de signos clínicos de encefalopatía hepática en el 30-80% de los pacientes con cirrosis, el examen psicométrico adicional revela trastornos neuropsiquiátricos. Esta condición se indica como encefalopatía hepática latente (oculta) (LPE).
Las principales razones que conducen al desarrollo de la encefalopatía hepática son enfermedades hepáticas: insuficiencia hepática aguda (opon) y cirrosis hepática. La encefalopatía hepática causada por OPN, se caracteriza por una alta mortalidad: alrededor del 80% de los pacientes mueren sin transferencias de hígado. Sin embargo, aquellos que han recuperado el pronóstico son favorables (no hay signos de enfermedad hepática crónica y encefalopatía hepática). Con la cirrosis, la encefalopatía hepática es la complicación más grave y desfavorable. En ausencia de signos clínicos de encefalopatía hepática en el 30-80% de los pacientes con cirrosis, el examen psicométrico adicional revela trastornos neuropsiquiátricos. Esta condición se indica como encefalopatía hepática latente (oculta) (LPE).
La insuficiencia hepática conduce al desarrollo del desequilibrio en el nivel de aminoácidos y un aumento en el contenido de la sangre de las neurotoxinas (sustancias tóxicas que afectan principalmente a las células nerviosas). Esto causa la inflamación y el deterioro funcional del astrohlo: la permeabilidad de la barrera protectora aumenta entre el torrente sanguíneo total y el flujo sanguíneo cerebral, los procesos de transferencia de los pulsos nerviosos y proporcionan células nerviosas por energía, que se manifiesta clínicamente por los síntomas de la encefalopatía.
El papel del amoníaco en el desarrollo de la enfermedad
El amoníaco es básico entre las neurotoxinas. En un cuerpo sano, se mantiene un equilibrio entre su formación y eliminación. Las principales fuentes de formación de amoníaco son: un intestino grueso (proteína y procesamiento de urea de microflora bacteriana), músculos (proporcional a carga física), riñón, un intestino delgado (decadencia del aminoácido de glutamina, la principal fuente de energía de la Células de mucosa intestinales), hígado (escisión de proteínas). Para la eliminación de amoníaco en el cuerpo hay dos mecanismos: la síntesis de urea en el hígado, la formación de glutamina tanto en el hígado como en los músculos, cerebro. El amoníaco penetra en el cerebro donde se causa el efecto neurotóxico: la síntesis de la fuente principal de energía celular - ATP se reduce, se altera el equilibrio normal de los aminoácidos y los neurotransmisores.
El desequilibrio de aminoácidos se caracteriza por un aumento en el contenido de la sangre de los aminoácidos aromáticos. Esto provoca un flujo significativo de aminoácidos aromáticos en el cerebro y la síntesis de los llamados «Falso» Neurotransmisores: sustancias significativamente menos activas que la norepinefrina fisiológica y la dopamina. Además, la concentración del neurotransmisor de freno de ácido de aceite gamma-amina (GAMK) también está aumentando. Además de amoníaco al grupo de neurotoxinas endógenas también incluye mercaptanos y ácidos grasos. Estas sustancias son productos de procesamiento bacteriano en el colon de los aminoácidos que contienen azufre y las grasas de los alimentos. Normalmente, son neutralizados por el hígado.
Síntomas de la encefalopatía hepática
La encefalopatía hepática se desarrolla lentamente, las únicas manifestaciones durante varios días o semanas pueden ser la confusión, la somnolencia y la asterixis (tremor de aplaudamiento). La severidad de los síntomas neuropsiquiátricos de la encefalopatía hepática varía de los pasos ligeros hasta el coma profundo. Los síntomas de la encefalopatía hepática se determinan clínicamente y cubren los cambios en la conciencia, la inteligencia, el comportamiento y los trastornos musculares. El principal criterio para determinar la etapa de encefalopatía hepática es el estado de la conciencia.
- En la primera etapa de la encefalopatía hepática, el ritmo del sueño es perturbado: el día de somnolencia y el insomnio aparecen en la noche.
- En la segunda etapa, la somnolencia aumenta y puede ir a letargo.
- En la tercera etapa, el síntoma anterior se une a la desorientación en el tiempo y el espacio y la confusión de la conciencia. Los pacientes separados desarrollan convulsiones epilépticas, paraplejia espástica.
- La cuarta etapa es la propia coma, caracterizada por la falta de conciencia y reacción a los irritantes del dolor.
Las etapas dedicadas de la encefalopatía pueden moverse constantemente a otra, mientras que la mayoría de los síntomas que aparecen en etapas anteriores se conservan en lo siguiente. Además, la encefalopatía hepática latente (oculta) (LPE), cuando los síntomas clínicos de la encefalopatía hepática están ausentes, pero con un estudio adicional, se encuentran una serie de trastornos neuropsíquicos, a saber, una disminución en la velocidad de la actividad cognitiva y la precisión de la precisión. motilidad. LPE se considera la etapa anterior de la encefalopatía hepática severa. La frecuencia de su detección en pacientes con cirrosis del hígado es del 50-70%.
¿Qué métodos de diagnóstico existen para identificar la encefalopatía hepática?
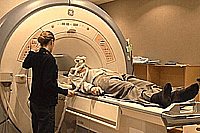 Definición de nivel de amoníaco. En la mayoría de los pacientes con encefalopatía hepática (más del 90%), el nivel de amoníaco en la sangre aumenta significativamente. Al mismo tiempo, la concentración normal no debe ser la base para excluir el diagnóstico de la encefalopatía hepática. Pruebas psicométricas. Se utiliza para identificar a LPE y para detallar los trastornos mentales en la encefalopatía hepática de la primera y la segunda etapa. Se distinguen dos grupos de pruebas: pruebas en la velocidad de reacción cognitiva (prueba de número de comunicación) y pruebas para la precisión de la motilidad fina (línea de prueba o laberinto). Por ejemplo, cuando realiza una prueba de comunicación de números, el paciente conecta la línea de números de 1 a 25, impresa por una hoja rota en una hoja de papel. La estimación de la prueba es el tiempo empleado por el paciente en su ejecución, incluido el tiempo requerido para corregir errores. La sensibilidad de las pruebas psicométricas en la identificación de LPE es de 70-80%. Electroencefalografía. Sensibilidad de EEG en la identificación de LPE bajo - alrededor del 30%.Causado por potenciales cerebrales (VP). Es más sensible que el EEG, el método de identificación de LPE. (sensibilidad de alrededor del 80%). Espectroscopia de resonancia magnética (MRC). Un método particularmente sensible en la identificación de LPE y evaluar la gravedad del PE (sensibilidad en la identificación de LPE se está acercando al 100%).
Definición de nivel de amoníaco. En la mayoría de los pacientes con encefalopatía hepática (más del 90%), el nivel de amoníaco en la sangre aumenta significativamente. Al mismo tiempo, la concentración normal no debe ser la base para excluir el diagnóstico de la encefalopatía hepática. Pruebas psicométricas. Se utiliza para identificar a LPE y para detallar los trastornos mentales en la encefalopatía hepática de la primera y la segunda etapa. Se distinguen dos grupos de pruebas: pruebas en la velocidad de reacción cognitiva (prueba de número de comunicación) y pruebas para la precisión de la motilidad fina (línea de prueba o laberinto). Por ejemplo, cuando realiza una prueba de comunicación de números, el paciente conecta la línea de números de 1 a 25, impresa por una hoja rota en una hoja de papel. La estimación de la prueba es el tiempo empleado por el paciente en su ejecución, incluido el tiempo requerido para corregir errores. La sensibilidad de las pruebas psicométricas en la identificación de LPE es de 70-80%. Electroencefalografía. Sensibilidad de EEG en la identificación de LPE bajo - alrededor del 30%.Causado por potenciales cerebrales (VP). Es más sensible que el EEG, el método de identificación de LPE. (sensibilidad de alrededor del 80%). Espectroscopia de resonancia magnética (MRC). Un método particularmente sensible en la identificación de LPE y evaluar la gravedad del PE (sensibilidad en la identificación de LPE se está acercando al 100%).
¿Existe un tratamiento eficaz para la encefalopatía hepática??
Actualmente, se incluyen tres grupos principales de eventos en el complejo tratamiento de la encefalopatía hepática: la dieta, la terapia con medicamentos, el trasplante de hígado.
Dieta. En pacientes con encefalopatía hepática, las medidas dietéticas se dirigen, por un lado, para limitar la admisión de la proteína alimentaria, que persigue el objetivo de reducir la formación de amoníaco en el colon, por el otro, para garantizar la admisión de los alimentos lo suficientemente calóricos (en menos 1500 kcal / día), lo que conduce a una disminución en los procesos de decaimiento. Con la encefalopatía hepática severa, la ingesta diaria de proteínas se reduce a 20-30 g. Después de mejorar la condición clínica, el contenido de proteínas en la dieta aumenta cada 3 días por 10 g al consumo diario de 1 g por 1 kg de peso corporal. Ahora ahora no se usa la limitación de la proteína en la nutrición de los pacientes con encefalopatía hepática, ya que contribuye a la destrucción de las proteínas internas del cuerpo y conduce a un aumento en los compuestos que contienen nitrógeno.
Toda la terapia con medicamentos específicos, dependiendo de su orientación, se puede dividir en varios grupos. El medicamento más famoso y ampliamente utilizado para el tratamiento de PE es una lactulosa, que es un disacárido sintético. El principal mecanismo de su acción es reducir la concentración de amoníaco en la sangre al reducir su recibo del intestino. El efecto positivo del tratamiento con la lactulosa se muestra en estudios multicéntricos. Se logra en 60-70% de los pacientes con PE y depende de la severidad de la cirrosis hepática y el grado de hipertensión portal. La dosis de lactulosa se selecciona individualmente y varía de 30 a 120 ml por día. Las dosis óptimas son aquellas en las que se logra un taburete de consistencia suave 2-3 veces al día. Para reducir la formación de toxinas, incluido el amoníaco en el colon, también se utilizan antibióticos. Actualmente, la rifaximina, la vancomicina, la ciprofloxacina y el metronidazol se usan más ampliamente en el tratamiento de la encefalopatía hepática. Un inconveniente esencial en los antibióticos es una limitación del momento de su aplicación, lo que hace que sea imposible utilizar su uso en la prevención a largo plazo de la encefalopatía hepática. Entre los medicamentos utilizados para reducir los procesos de frenos en el sistema nervioso central, los agentes nootrópicos (flotomazenil) fueron los más comunes. En el tratamiento de la encefalopatía hepática, también se pueden usar aminoácidos de cadena lateral ramificada, normalizando la composición de aminoácidos de la sangre. Especialmente ampliamente se utilizan en pacientes con cirrosis hepática. El zinc puede usarse como suplemento a la terapia principal en pacientes con encefalopatía hepática.
Con encefalopatía hepática progresiva severa, así como pacientes con insuficiencia hepática, la única forma efectiva de tratamiento es el trasplante de hígado.
Tratamiento de la encefalopatía hepática latente (LPE)
En uno de los estudios recientes, el perfil de la influencia de la enfermedad en la actividad diaria de los pacientes con cirrosis del hígado con LPE y sin él. Se ha establecido que en el grupo de pacientes con LPE reduce significativamente la calidad de vida en tales escalas como adaptación social, nivel de ansiedad, contactos interpersonales, ritmo de descanso. Los pacientes con LPE, por regla general, conservan la capacidad de trabajo, pero estos cambios causan la necesidad de su corrección. El desarrollo de PE durante las enfermedades hepáticas agudas y crónicas es la complicación más grave y pronósticamente desfavorable.
En 50-70% de los pacientes con cirrosis del hígado al realizar pruebas psicométricas, se detecta LPE. El tratamiento incluye identificar y eliminar los factores causados por la enfermedad, así como la dieta y la terapia farmacológica específica. Para el tratamiento de PE y LPE, se utilizan varios grupos de fármacos con un mecanismo de acción diferente, entre los que se obtuvo la lactulosa la mayor distribución. Como se ha demostrado por el estudio realizado en Alemania, después de 8 semanas de tratamiento con lactulosa (droga Duhalak) en el 88% de los pacientes con LPE, hubo una mejora distinta en los resultados de las pruebas psicométricas.