El trasplante de médula ósea se realiza en el tratamiento de enfermedades hematológicas y oncológicas. Un buen efecto cuando se observa trasplante de médula ósea en pacientes con inmunodeficiencia grave. El trasplante de células gemopoieticas se lleva a cabo durante el trasplante.
Contenido
Concepto para trasplante de médula ósea
 El trasplante de médula ósea se usa para tratar muchas enfermedades hematológicas, oncológicas y hereditarias, incluidas la leucemia aguda y crónica, el linfoma, una serie de tumores, anemia, neuroblastoma, inmunodeficiencia severa combinada.
El trasplante de médula ósea se usa para tratar muchas enfermedades hematológicas, oncológicas y hereditarias, incluidas la leucemia aguda y crónica, el linfoma, una serie de tumores, anemia, neuroblastoma, inmunodeficiencia severa combinada.
Trasplante de la médula ósea: tejido de trasplante de médula ósea, que contiene hasta un 1% de células y células de formación de vástago de diversos grados de madurez.
Los pacientes son trasplantados por células madre hematopoyéticas, que en una persona sana están en la médula ósea, la tela hematopoyética colocada en los huesos del esqueleto. La mayor parte de la médula ósea está contenida en huesos pélvicos, pecho y columna vertebral.
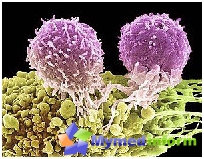
Las células madre hematopoyéticas son antecesores de todas las células sanguíneas e inmunidad en el cuerpo. Ser transferido al paciente incluso en pequeñas cantidades, las células madre hematopoyéticas pueden restaurar completamente la formación de sangre y la inmunidad.
El trasplante de médula ósea es un procedimiento que permite el tratamiento del cáncer con dosis muy altas, principalmente agentes quimioterapéuticos, pero a veces radiación radiactiva. Dado que dicho tratamiento destruye constantemente la médula ósea, es en principio que es impracticable, porque el cuerpo pierde la capacidad vital para producir células sanguíneas. Sin embargo, si después del tratamiento en el cuerpo, vuelva a introducir una médula ósea saludable, el reemplazo de la médula ósea y la restauración de su capacidad para curarse. Por lo tanto, los trasplantes de médula ósea permiten la terapia con dosis altas para curar un cáncer particular cuando las dosis más bajas son impotentes.
Tipos de trasplante de médula ósea
Hay dos tipos de trasplante:
- Trasplante alogénico (médula ósea de donante)
- Trasplante al aire libre (trasplante de células óseas
El trasplante al aire libre no es uno en el verdadero sentido de la palabra y a veces se llama un trasplante de médula ósea de soporte o una célula madre. Con trasplante alogénico, el donante debe ser compatible con pacientes con antígeno de sangre HLA. En caso de compatibilidad incompleta del donante y el paciente, el riesgo de complicaciones después del procedimiento de trasplante de médula ósea aumenta significativamente.
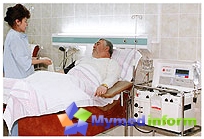
El propósito de la eliminación de la médula ósea es obtener los predecesores (células madre) contenidas en ella, que en el proceso de desarrollo se convierten luego en varios componentes sanguíneos. Antes del comienzo de cualquier tratamiento intensivo, la médula ósea se elimina de los huesos fémures del paciente o el donante, después de lo cual se congelan y se almacenan antes de usar. Esto se llama extracción. Más tarde, después de la finalización de la quimioterapia en combinación con o sin radioterapia, la médula ósea se introduce de nuevo al método de goteo del cuerpo, como la transfusión de sangre. El cerebro circula en el cuerpo con flujo de sangre y, en última instancia, se asienta en las cavidades de los huesos, donde comienza su crecimiento y se renueva el proceso de formación de sangre. Si todo va bien, se adjunta el cerebro, y el paciente se recupera.
Indicaciones para el trasplante de médula ósea:
- Enfermedades ácidas (leucemia, linfoma, plasmocito, mielodisplasia, mielofibrosis, etc.)
- Enfermedades de la sangre sin tinta (por ejemplo, anemia aplásica severa)
- Muchos tumores sólidos
- Enfermedades genéticas del sistema inmunológico (por ejemplo, inmunodeficiencia), metabolismo (por ejemplo, enfermedades de acumulación), sistema sanguíneo (por ejemplo, talasemia)
Complicaciones del trasplante de médula ósea
Pero dos amenazas están en el camino de la recuperación. La primera es la capacidad de rechazo por el organismo del trasplante. Para que esto no suceda, la resistencia de protección del cuerpo se suprime por medicamentos poderosos. La segunda amenaza es que por dos tres meses postoperatorios, el cuerpo del paciente está casi privado del sistema inmunológico. La menor infección puede volverse fatal. Para evitar la infección, el paciente se coloca en una sala especial con medidas especiales de protección, se aísla del mundo exterior.
Incluso después de salir del hospital, la observación cuidadosa se instala detrás del paciente, y debe asistirlo para verificaciones regulares. En la recuperación normal del sistema inmunológico, después de que el trasplante pasa aproximadamente un año, pero si el bienestar del paciente empeora, puede ser necesario volver a hospitalizar.